Weergaven: 0
DIABETES MELLITUS
T90.00
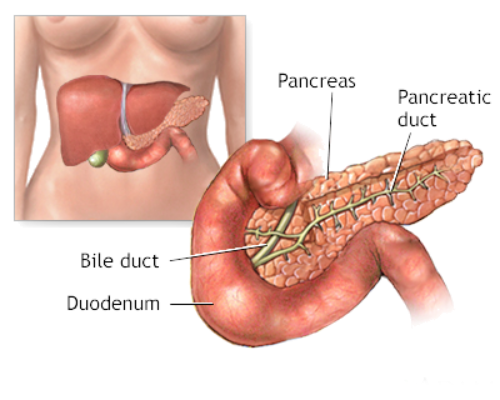
Diabetes is een aandoening waarbij het lichaam moeite heeft om de bloedsuikerspiegel onder controle te houden. Normaal gesproken reguleert het hormoon insuline de bloedsuikerspiegel door de opname van suiker uit het bloed in de cellen te bevorderen. Bij diabetes is er echter een probleem met de productie of werking van insuline, waardoor de bloedsuikerspiegel te hoog kan worden.
De symptomen van diabetes kunnen variëren afhankelijk van het type diabetes en de ernst van de aandoening. Hier zijn enkele veelvoorkomende symptomen:
- Overmatige dorst: Mensen met diabetes kunnen constant dorstig zijn en grote hoeveelheden water drinken.
- Vaak plassen: Diabetes kan leiden tot frequent urineren, vooral ‘s nachts.
- Vermoeidheid: Overmatige vermoeidheid en zwakte kunnen optreden als gevolg van het lichaam dat moeite heeft om glucose als brandstof te gebruiken.
- Gewichtsverlies: Onverklaarbaar gewichtsverlies kan optreden, vooral bij type 1 diabetes, omdat het lichaam glucose en calorieën verliest via overmatig plassen.
- Veranderingen in gewicht: Bij sommige mensen met type 2 diabetes kan gewichtstoename optreden als gevolg van insulineresistentie en veranderingen in het metabolisme.
- Wazig zicht: Schommelingen in de bloedsuikerspiegel kunnen tijdelijke veranderingen in het gezichtsvermogen veroorzaken.
- Langzame genezing van wonden: Diabetes kan het vermogen van het lichaam om wonden te genezen verminderen, waardoor infecties langer kunnen duren om te genezen.
- Infecties: Mensen met diabetes hebben mogelijk een verhoogd risico op infecties, vooral urineweginfecties, schimmelinfecties en infecties van de huid.
Het is belangrijk op te merken dat sommige mensen met diabetes mogelijk geen symptomen ervaren, vooral in de vroege stadia van de ziekte. Daarom is regelmatige screening en controle van de bloedsuikerspiegel belangrijk voor een vroege diagnose en behandeling.
Er zijn verschillende soorten diabetes, maar de twee meest voorkomende zijn diabetes type 1 en diabetes type 2. Hier zijn ze allemaal:
- Diabetes type 1: Ook bekend als insulineafhankelijke diabetes of juveniele diabetes, treedt op wanneer het immuunsysteem de cellen in de alvleesklier aanvalt die insuline produceren. Hierdoor kan het lichaam geen of te weinig insuline aanmaken. Mensen met diabetes type 1 hebben levenslange insuline-injecties nodig om te overleven.
- Diabetes type 2: Dit is de meest voorkomende vorm van diabetes, waarbij het lichaam ofwel niet genoeg insuline produceert, ofwel de insuline die het produceert niet effectief kan gebruiken. Type 2 diabetes wordt vaak geassocieerd met overgewicht, gebrek aan lichaamsbeweging, en genetische factoren.
- Zwangerschapsdiabetes: Deze vorm van diabetes ontwikkelt zich tijdens de zwangerschap bij sommige vrouwen. Het kan leiden tot complicaties tijdens de zwangerschap en de bevalling. Hoewel het meestal verdwijnt na de bevalling, verhoogt het het risico op het ontwikkelen van type 2 diabetes later in het leven.
- Latente auto-immuun diabetes bij volwassenen (LADA): Dit is een vorm van diabetes die volwassenen treft en lijkt op type 1 diabetes omdat het een auto-immuunreactie betreft die de insulineproducerende cellen in de alvleesklier beschadigt. Het ontwikkelt zich echter langzamer en komt meestal voor bij mensen ouder dan 30 jaar.
- Maturity Onset Diabetes of the Young (MODY): Dit is een zeldzame vorm van erfelijke diabetes die meestal op jonge leeftijd begint en wordt veroorzaakt door mutaties in bepaalde genen. MODY vertoont gelijkenissen met zowel type 1 als type 2 diabetes.
Naast deze belangrijkste types zijn er andere zeldzame vormen van diabetes, zoals neonatale diabetes en specifieke vormen van diabetes veroorzaakt door genetische syndromen, medicijnen of pancreasaandoeningen.
Hier zijn de belangrijkste oorzaken bij de verschillende vormen van diabetes:
- Diabetes type 1:
- Auto-immuunziekte: Diabetes type 1 wordt veroorzaakt door een auto-immuunreactie waarbij het immuunsysteem per ongeluk de insulineproducerende bètacellen in de alvleesklier aanvalt en vernietigt. De exacte oorzaak van deze auto-immuunreactie is niet volledig begrepen, maar genetische en omgevingsfactoren spelen waarschijnlijk een rol.
- Diabetes type 2:
- Insulineresistentie: Bij diabetes type 2 kan het lichaam insulineresistent worden, wat betekent dat de lichaamscellen niet meer goed reageren op insuline. Dit dwingt de alvleesklier om meer insuline te produceren om de bloedsuikerspiegel onder controle te houden. Uiteindelijk kan de alvleesklier niet meer voldoende insuline produceren om aan de vraag te voldoen.
- Overgewicht en obesitas: Overgewicht en obesitas zijn belangrijke risicofactoren voor het ontwikkelen van type 2 diabetes. Vetophopingen in het lichaam, met name rond de buik, kunnen leiden tot insulineresistentie.
- Genetische factoren: Erfelijkheid speelt ook een rol bij diabetes type 2, hoewel de specifieke genetische factoren complex zijn en variëren van persoon tot persoon.
- Zwangerschapsdiabetes:
- Hormonale veranderingen: Tijdens de zwangerschap kunnen hormonale veranderingen de insulineresistentie verhogen, wat leidt tot zwangerschapsdiabetes. De placenta produceert hormonen die de effecten van insuline tegengaan, waardoor de bloedsuikerspiegel stijgt.
- Genetische en omgevingsfactoren: Net als bij type 2 diabetes spelen genetische en omgevingsfactoren een rol bij het risico op het ontwikkelen van zwangerschapsdiabetes.
- LADA en MODY:
- Genetische factoren: Deze vormen van diabetes worden veroorzaakt door specifieke genetische mutaties die de werking van insuline of de productie ervan beïnvloeden. LADA en MODY hebben sterke genetische componenten en worden vaak van generatie op generatie doorgegeven.
Hoewel genetica een rol speelt bij veel vormen van diabetes, kunnen omgevingsfactoren zoals dieet, lichaamsbeweging en levensstijlkeuzes ook een belangrijke rol spelen bij het risico op het ontwikkelen van de ziekte.
De behandeling van diabetes varieert afhankelijk van het type diabetes en de individuele behoeften van de patiënt. Hier zijn de belangrijkste behandelingen voor de verschillende soorten diabetes:
- Diabetes type 1:
- Insuline therapie: Mensen met type 1 diabetes hebben levenslange insuline-injecties nodig omdat hun lichaam geen insuline produceert. Insuline kan worden toegediend via injecties met een insulinepen of een insulinepomp.
- Glucosemonitoring: Regelmatige controle van de bloedsuikerspiegel is essentieel voor mensen met type 1 diabetes. Dit wordt vaak gedaan met behulp van een glucometer om insulinedoses aan te passen en hypo- of hyperglykemie te voorkomen.
- Dieet en lichaamsbeweging: Een gezond dieet en regelmatige lichaamsbeweging zijn belangrijk voor het beheren van bloedsuikerspiegel bij type 1 diabetes.
- Diabetes type 2:
- Dieet en lichaamsbeweging: Voor veel mensen met type 2 diabetes kunnen dieet- en levensstijlaanpassingen helpen de bloedsuikerspiegel onder controle te houden. Dit omvat het volgen van een uitgebalanceerd dieet, regelmatige lichaamsbeweging en gewichtsbeheersing.
- Orale medicatie: Voor sommige mensen met type 2 diabetes kunnen orale medicijnen worden voorgeschreven om de bloedsuikerspiegel te verlagen. Deze medicijnen kunnen helpen bij het verbeteren van de insulinegevoeligheid, het verminderen van de glucoseproductie in de lever of het vertragen van de opname van koolhydraten in de darmen.
- Insuline therapie: Als dieet, lichaamsbeweging en orale medicatie niet voldoende zijn om de bloedsuikerspiegel onder controle te houden, kan insulinebehandeling nodig zijn.
- Zwangerschapsdiabetes:
- Dieet en lichaamsbeweging: Bij zwangerschapsdiabetes wordt vaak eerst geprobeerd de bloedsuikerspiegel te beheersen door middel van dieet- en levensstijlaanpassingen, zoals het volgen van een gezond dieet en regelmatige lichaamsbeweging.
- Glucosemonitoring: Regelmatige controle van de bloedsuikerspiegel is belangrijk tijdens de zwangerschap. Indien nodig kan insuline worden voorgeschreven om de bloedsuikerspiegel te reguleren.
- LADA en MODY:
- Behandeling van LADA en MODY kan vergelijkbaar zijn met de behandeling van diabetes type 1 of type 2, afhankelijk van de individuele behoeften van de patiënt en de progressie van de ziekte.
Het is belangrijk op te merken dat diabetesmanagement een holistische benadering vereist en dat individ
uele behoeften kunnen variëren. Naast medicatie en dieet- en levensstijlaanpassingen kunnen educatie, ondersteuning en regelmatige controle door een zorgteam ook cruciaal zijn voor het beheren van diabetes en het voorkomen van complicaties.
Nabehandelingsmethoden na het hebben van diabetes zijn gericht op het beheren van de ziekte, het voorkomen van complicaties en het behouden van een goede kwaliteit van leven. Enkele belangrijke nabehandelingsmethoden zijn:
- Regelmatige controle: Mensen met diabetes moeten regelmatig hun bloedsuikerspiegel, bloeddruk, cholesterolgehalte en nierfunctie laten controleren. Dit helpt complicaties vroegtijdig op te sporen en te behandelen.
- Medicamenteuze behandeling: Afhankelijk van het type diabetes en de individuele behoeften, kunnen medicijnen zoals insuline, orale bloedsuikerverlagende medicijnen, bloeddrukverlagende medicijnen en cholesterolmedicatie worden voorgeschreven om de bloedsuikerspiegel en andere risicofactoren onder controle te houden.
- Dieet en lichaamsbeweging: Een gezond dieet en regelmatige lichaamsbeweging zijn essentieel voor het beheersen van diabetes en het voorkomen van complicaties. Dit omvat het volgen van een uitgebalanceerd dieet met veel groenten, fruit, volle granen en magere eiwitten, evenals regelmatige lichaamsbeweging zoals wandelen, fietsen of zwemmen.
- Educatie en zelfmanagement: Het begrijpen van diabetes, het leren omgaan met de ziekte en het nemen van verantwoordelijkheid voor de eigen gezondheid zijn belangrijke aspecten van de nabehandeling. Educatieprogramma’s voor diabetes kunnen mensen helpen vaardigheden te ontwikkelen om hun bloedsuikerspiegel te controleren, medicijnen correct in te nemen, voedingsetiketten te lezen en complicaties te herkennen.
Preventiemethoden tegen het krijgen van diabetes zijn gericht op het verminderen van risicofactoren en het aannemen van gezonde levensstijlgewoonten. Enkele belangrijke preventiemethoden zijn:
- Gezond dieet: Het volgen van een uitgebalanceerd dieet met veel groenten, fruit, volle granen, magere eiwitten en gezonde vetten kan helpen het risico op diabetes type 2 te verlagen.
- Regelmatige lichaamsbeweging: Regelmatige lichaamsbeweging kan de insulinegevoeligheid verbeteren, de bloedsuikerspiegel verlagen en het risico op diabetes type 2 verminderen. Het wordt aanbevolen om minstens 150 minuten per week matige tot intense lichaamsbeweging te doen.
- Gewichtsbeheersing: Overgewicht en obesitas zijn belangrijke risicofactoren voor diabetes type 2. Door een gezond gewicht te behouden of af te vallen als dat nodig is, kan het risico op diabetes worden verminderd.
- Stoppen met roken: Roken verhoogt het risico op diabetes type 2 en kan complicaties van diabetes verergeren. Stoppen met roken kan helpen het risico op diabetes te verminderen en de algehele gezondheid te verbeteren.
- Beperk alcoholgebruik: Overmatig alcoholgebruik kan het risico op diabetes type 2 verhogen. Het wordt aanbevolen om alcoholconsumptie te beperken tot maximaal één drankje per dag voor vrouwen en twee drankjes per dag voor mannen.
Het is belangrijk op te merken dat preventiemethoden en behandelingsrichtlijnen kunnen verschillen afhankelijk van individuele risicofactoren, gezondheidstoestand en medische geschiedenis. Het is altijd raadzaam om met een zorgverlener te praten over de beste preventie- en behandelingsstrategieën voor diabetes.
Diabetes kan leiden tot verschillende complicaties, vooral als het niet goed wordt beheerd. Enkele mogelijke complicaties van diabetes zijn:
- Hart- en vaatziekten: Diabetes verhoogt het risico op het ontwikkelen van hart- en vaatziekten, waaronder hartaanvallen, beroertes, hoge bloeddruk, hartaandoeningen en perifere vaatziekten.
- Nierziekte (diabetische nefropathie): Diabetes is een van de belangrijkste oorzaken van nierziekte. Langdurig hoge bloedsuikerspiegels kunnen de nieren beschadigen en leiden tot nierfalen of de noodzaak van dialyse of een niertransplantatie.
- Neuropathie: Diabetes kan zenuwschade veroorzaken, wat kan leiden tot pijn, gevoelloosheid, tintelingen of zwakte in de handen en voeten. Diabetische neuropathie kan ook leiden tot problemen met de spijsvertering, seksuele functie en andere zenuwgerelateerde complicaties.
- Oogproblemen (diabetische retinopathie): Diabetes kan schade aan de bloedvaten in het netvlies veroorzaken, wat leidt tot verlies van gezichtsvermogen of blindheid als het niet wordt behandeld. Andere oogproblemen geassocieerd met diabetes zijn cataracten en glaucoom.
- Voetproblemen: Diabetische voetproblemen kunnen optreden als gevolg van zenuwbeschadiging (neuropathie) en verminderde bloedcirculatie. Dit kan leiden tot wonden, infecties, ulcera en in ernstige gevallen amputatie van tenen, voeten of benen.
- Huidproblemen: Diabetes kan de huid kwetsbaarder maken voor infecties, waaronder bacteriële en schimmelinfecties. Slechte wondgenezing kan ook leiden tot huidzweren en andere huidproblemen.
- Verhoogd risico op infecties: Mensen met diabetes hebben een verhoogd risico op infecties, waaronder urineweginfecties, huidinfecties, tandvleesaandoeningen en luchtweginfecties.
Het beheren van diabetes, het handhaven van een gezonde levensstijl en het regelmatig controleren van de bloedsuikerspiegel kunnen helpen het risico op complicaties te verminderen en een goede kwaliteit van leven te behouden. Het is belangrijk voor mensen met diabetes om regelmatig contact te houden met hun zorgverleners en medische adviezen op te volgen om complicaties te voorkomen of te beheersen.
Openingstijden praktijk:
Alle werkdagen van 08:00 tot 17:00
Tel: 020 308 1234
Na sluitingstijd: 088 003 0600
De hierboven verstrekte medische informatie dient alleen ter algemene kennis.
Raadpleeg altijd uw huisarts voor persoonlijk advies en evaluatie van uw gezondheidstoestand.